Molluscum contagiosum : comment reconnaître, traiter et prévenir cette infection de la peau ?
Mis à jour le 30 juin 2025 2 de nos experts
100% des parents ont trouvé cet article utile.
Le molluscum contagiosum est une infection cutanée fréquente chez les jeunes enfants et la plupart du temps bénigne.
Cet article complet vous permettra de mieux comprendre cette affection, d’en connaître les modes de transmission, les symptômes et les traitements possibles. Si vous souhaitez en savoir plus sur d’autres pathologies fréquentes chez l’enfant, consultez également notre rubrique dédiée aux maladies et soins.
Écouter l'article
0:00 / 0:00Sommaire de l'article
Qu’est-ce que le molluscum contagiosum ?
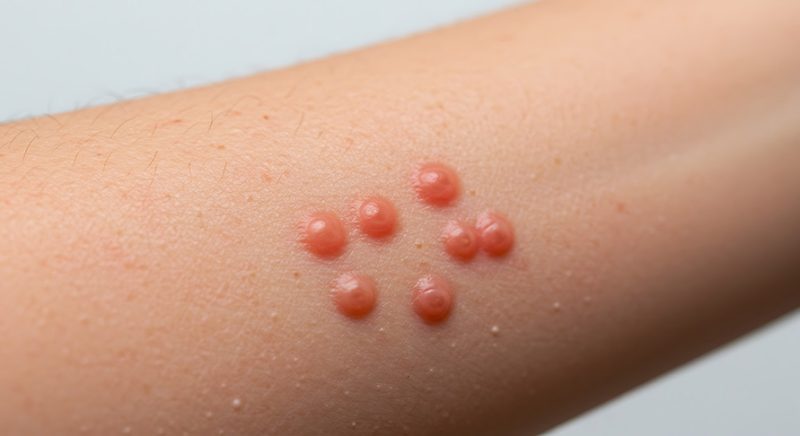
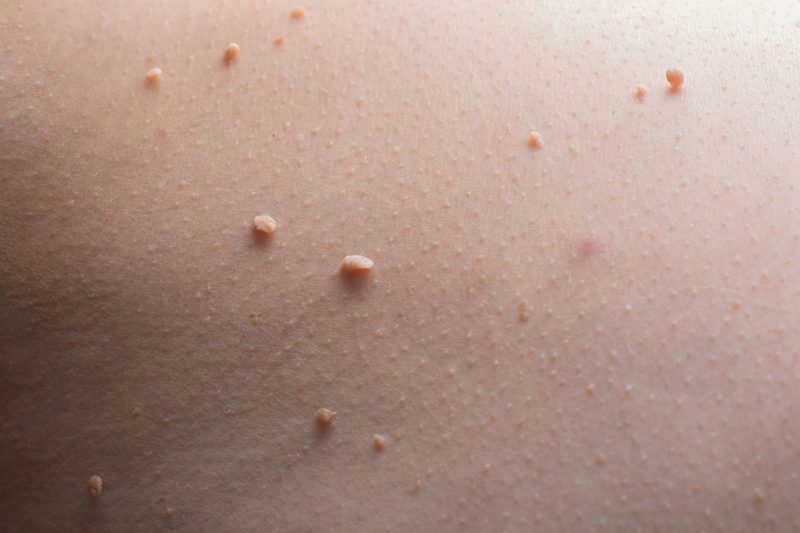
Le molluscum contagiosum est une infection cutanée virale fréquente, en particulier chez les enfants de 1 à 10 ans. Causée par le Molluscipoxvirus (famille des poxvirus), elle se caractérise par de petites lésions fermes, lisses et bombées, de couleur chair à rosée, mesurant 2 à 5 mm. Chaque papule présente en son centre une dépression caractéristique appelée ombilication (formation d’une dépression au centre d’une vésicule).
Malgré son aspect parfois spectaculaire, cette affection reste bénigne et guérit spontanément dans la majorité des cas, sans traitement spécifique.
Qui est touché par le molluscum ?
Cette infection touche surtout les enfants, en particulier ceux âgés de 1 à 10 ans, période où les contacts rapprochés en collectivité (crèches, écoles, centres de loisirs) sont fréquents. Mais cette infection peut également survenir chez les adolescents et les adultes, notamment en cas de contacts rapprochés.
Quelles sont les causes du molluscum ?
Plusieurs facteurs augmentent la sensibilité et les risques de contamination :
- une peau fragilisée (eczéma atopique, vitiligo, dermatite de contact) facilite la pénétration virale ;
- les contacts rapprochés et fréquents en collectivité (écoles, crèches, sports de contact) favorisent la propagation ;
- les activités aquatiques en milieu collectif, comme les piscines ou les vestiaires partagés, constituent des circonstances propices à la contamination.
Les lésions cutanées apparaissent généralement entre 2 et 7 semaines après le contact avec le virus, mais cette période d’incubation peut parfois être plus longue.
La contagiosité se maintient tant que les lésions sont présentes sur la peau. Et bien que l’infection soit bénigne, elle ne confère pas toujours une immunité durable : une réinfection reste possible en cas de nouveau contact avec le virus, notamment chez les jeunes enfants.
Comment reconnaître le molluscum contagiosum ?
Symptômes du molluscum contagiosum
Les lésions du molluscum contagiosum se présentent sous la forme de petites bosses rondes, fermes et lisses. Leur surface est nacrée et légèrement brillante, de couleur chair à rosée. Un signe très évocateur est la petite dépression centrale (ombilication) visible sur chaque papule. Cette ombilication permet souvent de poser un diagnostic avec une grande fiabilité.
Les papules ou lésions apparaissent de manière isolée ou en groupe sur différentes zones du corps : visage, tronc, bras, jambes, autour des cheveux, des plis cutanés ou des ongles. Chez l’enfant, elles siègent fréquemment sur les zones exposées et soumises aux frottements. Leur apparition est favorisée par une peau sèche, mais elles restent généralement indolores et sans démangeaisons.
Bien reconnaître ces signes caractéristiques est essentiel pour éviter toute confusion avec d’autres affections cutanées.
Comment différencier verrue et molluscum ?
Contrairement aux verrues classiques, les papules ne présentent pas d’épaississement cutané ni de surface rugueuse. Cette distinction est importante pour éviter des erreurs de diagnostic et proposer la prise en charge la plus adaptée.
Diagnostic du molluscum
Le diagnostic repose essentiellement sur l’observation clinique des lésions. Leur aspect typique permet au médecin de poser un diagnostic rapide et fiable, sans recourir à des examens complémentaires
Lors de la consultation, le professionnel de santé examine la peau à la recherche des papules caractéristiques. L’examen visuel suffit généralement à confirmer la nature virale de l’affection.
Dans des cas très rares où le doute persiste, notamment si les lésions présentent un aspect atypique ou si l’enfant présente une dermatose associée, un dermatologue peut éventuellement proposer un examen complémentaire (comme un examen dermatoscopique ou une biopsie cutanée).
Traitement des molluscums
Un traitement est-il nécessaire ?
Dans la grande majorité des cas, l’infection guérit spontanément, sans traitement médical. Les lésions disparaissent naturellement en quelques mois à deux ans.
Il suffit alors de laisser l’infection évoluer naturellement, en s’assurant que les lésions ne se multiplient pas excessivement et qu’elles ne s’infectent pas (rougeur, chaleur, suintement).
Quelques règles d’hygiène peuvent être mises en place pendant cette période :
- Limiter le grattage pour éviter la prolifération (ongles courts, vêtements couvrants, pansements protecteurs pour les zones très exposées ou irritées)
- En cas de démangeaisons, appliquer des soins apaisants (crème émolliente ou traitement local), sur avis médical.
À noter qu’avant leur disparition, une légère inflammation locale est fréquente : la papule peut devenir rouge ou légèrement enflée, signe d’une réaction immunitaire normale annonçant sa régression.
Toutefois, certaines situations peuvent justifier une prise en charge médicale, notamment si les lésions persistent dans le temps, sont nombreuses, gênantes esthétiquement, situées sur des zones sensibles (visage, parties génitales), ou source d’inconfort psychologique pour l’enfant.
Le choix du traitement dépend de plusieurs critères : le nombre de lésions, leur localisation (visage, parties génitales, tronc), l’âge de l’enfant ainsi que la tolérance de l’enfant aux soins proposés.
Quels sont les traitements et crèmes pour traiter un molluscum ?
On distingue différentes options de prise en charge pour enlever cette infection. Il convient de rappeler que la guérison spontanée prend en règle générale 6 à 18 mois.
Les applications locales (sous contrôle médical)
Lorsque les lésions sont nombreuses, persistantes ou mal supportées par l’enfant, des traitements locaux peuvent être envisagés.
Ces applications, prescrites et surveillées par un professionnel de santé, visent à accélérer la disparition des papules.
- hydroxyde de potassium : solution kératolytique utilisée à domicile sous surveillance, qui détruit progressivement les lésions ;
- cantharidine : substance appliquée par le professionnel de santé, provoquant une petite vésicule qui favorise l’élimination de la lésion ;
- rétinoïdes topiques : parfois prescrits pour certaines localisations, afin d’accélérer la résorption des papules.
Les traitements dermatologiques physiques
En cas de formes étendues, récidivantes ou particulièrement gênantes, le dermatologue peut proposer des traitements physiques permettant une destruction directe des lésions.
Ces techniques sont généralement réalisées en consultation spécialisée et nécessitent une petite anesthésie locale pour le confort de l’enfant.
- curetage : ablation mécanique des lésions à l’aide d’une curette, efficace mais parfois désagréable pour l’enfant ;
- cryothérapie : application d’azote liquide sur la lésion pour la détruire par le froid ;
- laser dermatologique : réservé à des situations spécifiques, notamment en cas de lésions nombreuses ou récidivantes.
Le choix du traitement doit toujours être individualisé, en tenant compte du confort de l’enfant, du risque de cicatrices et du rapport bénéfice/risque de chaque technique.
Transmission du molluscum contagiosum
Sa transmission est favorisée par les contacts rapprochés, fréquents chez les enfants en collectivité (crèches, écoles, activités sportives).
Comment le molluscum contagiosum se transmet-il ?
La transmission du molluscum contagiosum s’effectue principalement par contact direct peau à peau. Lors de jeux, d’activités sportives ou de soins, le virus peut facilement se propager, en particulier lorsque des lésions sont visibles et non protégées.
La contamination est également possible par contact indirect avec des objets ou surfaces contaminées. Linge de toilette, vêtements, jouets, tapis de sport, équipements collectifs…
Enfin, le grattage des lésions contribue largement à l’auto inoculation : en touchant une papule puis une autre zone de peau saine, la personne dissémine le virus sur d’autres parties de son corps. Bien que les lésions soient généralement indolores, des démangeaisons peuvent parfois survenir, favorisant ainsi ce grattage et la propagation des lésions.
En cas de molluscum, est-ce que l’enfant peut continuer à fréquenter la crèche ou l’école ?
Le molluscum contagiosum ne constitue pas une contre-indication à la fréquentation des crèches, écoles ou autres structures d’accueil collectives. L’éviction scolaire n’est donc pas justifiée, même en cas de lésions visibles.
Prévention du molluscum contagiosum
Bien que le molluscum contagiosum soit une infection généralement bénigne, certaines mesures préventives simples permettent de limiter sa transmission au sein des familles et des collectivités, et d’éviter sa dissémination sur d’autres zones du corps de la personne infectée.
La disparition des lésions peut cependant prendre du temps, de quelques mois jusqu’à 18 mois. Durant cette période, certaines précautions permettent de limiter la transmission et d’accompagner confortablement l’enfant :
- éviter le grattage des lésions : lorsqu’un enfant gratte une papule, du liquide contenant le virus peut se déposer sous ses ongles ou sur ses doigts. En touchant ensuite d’autres zones de sa peau ou des surfaces, il risque de disséminer le virus et de provoquer l’apparition de nouvelles lésions ailleurs sur son corps (autoinoculation). Couper les ongles courts et maintenir une bonne hygiène des mains limite ce risque de propagation.
- appliquer des soins apaisants : en cas de démangeaisons, le médecin peut prescrire des crèmes émollientes ou des traitements locaux pour limiter l’irritation et éviter le grattage.
- couvrir les lésions : lorsque c’est possible, les papules visibles peuvent être recouvertes par des vêtements ou des pansements (devant être enlevés la nuit s’ils sont imperméables afin d’éviter les infections);
- surveiller l’évolution des lésions : rester attentif à l’apparition de nouvelles papules ou à des signes de surinfection (rougeur, douleur, suintement).
- ne pas partager les objets personnels : éviter le partage de serviettes, de vêtements, de jouets, de matériel de toilette ou de sport, ne pas partager de bains avec d’autres enfants ni de lit ;
- consulter en cas de doute : un avis dermatologique est recommandé si les lésions sont nombreuses, persistent, touchent des zones sensibles ou en cas de terrain atopique.
Même si le molluscum peut impressionner par son aspect, il reste bénin et transitoire. Avec quelques gestes simples, il est possible de limiter sa propagation tout en maintenant la qualité de vie de l’enfant.
Conseils pour éviter la prolifération des molluscum contagiosum
Il est recommandé de surveiller régulièrement l’évolution des lésions :
- en cas d’apparition de nouvelles papules, il est conseillé de renforcer les mesures d’hygiène pour éviter une extension rapide ;
- en cas de doute sur l’évolution des lésions, ou si des complications apparaissent (rougeur, douleur, suintement), il préférable de consulter un médecin pour un avis spécialisé.
Avec ces mesures préventives simples, il est possible de freiner efficacement la propagation du molluscum, tout en permettant à l’enfant de continuer à vivre normalement en collectivité.

Zoom sur
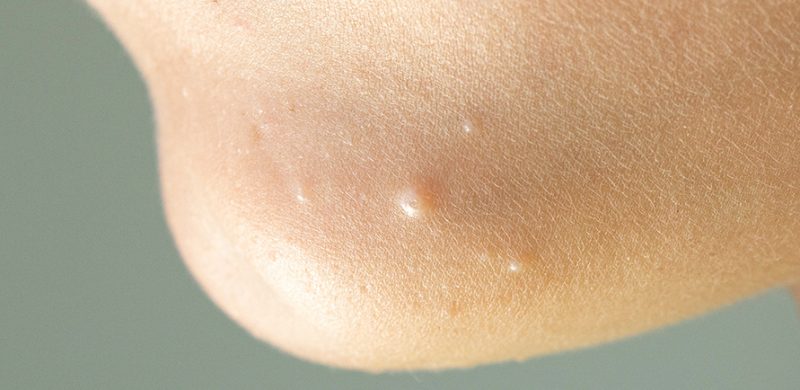
le molluscum pendulum et le contagiosum, quelle différence ?
Bien que leurs noms soient proches, le molluscum pendulum (image ci-dessus) et le molluscum contagiosum désignent deux affections cutanées totalement distinctes.
Le molluscum pendulum, également appelé acrochordon, correspond à une excroissance de peau molle, souvent pédiculée, qui forme de petites « languettes » de peau souple. Ces lésions sont totalement bénignes, d’origine non infectieuse et ne présentent aucun risque de contagion. Elles apparaissent fréquemment dans les zones de frottement comme le cou ou les aisselles. Leur cause est souvent liée à des facteurs mécaniques (irritation, frottements répétés) ou métaboliques (surpoids, diabète).
À l’inverse, le molluscum contagiosum est une infection virale de la peau, liée au virus Molluscipoxvirus. Contrairement au molluscum pendulum, il s’agit bien ici d’une infection cutanée contagieuse, surtout chez l’enfant.
Cet article vous a-t-il été utile ?
mpedia vous a aidé, aidez mpedia en faisant un don
Dernier don de Liana : 1 €
Comme Liana, soutenez une expertise indépendante et reconnue pour continuer à être un parent bien informé.
AMELI – Guide pratique : Collectivités de jeunes enfants et maladies infectieuses
https://www.ameli.fr/sites/default/files/Documents/4900/document/collectivites-maladies-infectieuses_assurance-maladie.pdf
Le Manuel MSD – Molluscum contagiosum
https://www.msdmanuals.com/fr/professional/troubles-dermatologiques/maladies-virales-cutan%C3%A9es/molluscum-contagiosum
Note :
Les liens hypertextes menant vers d’autres sites ne sont pas mis à jour de façon continue. Il est donc possible qu’un lien devienne introuvable. Dans un tel cas, utilisez les outils de recherche pour retrouver l’information désirée.
Vous pouvez aussi être intéressé.e par :
-
Les verrues cutanées : comment les prévenir et s’en débarrasser
-
Eczéma du bébé : que faire ?
-
Bouton de chaleur : comment les reconnaître et s’en débarrasser ?
-
Varicelle : tout savoir sur cette maladie infantile
-

Syndrome pied, main, bouche : symptômes, traitement et prévention
-
Gale : tout savoir sur cette maladie, incubation, contagion et traitements
-
Mon enfant de 4 ans a des petits boutons plein le dos depuis changement huile de douche
La réponse de l'expert
Bonjour, Il est difficile de vous donner un avis, comme toujours en dermatologie pédiatrique, sans voir l’éruption. Votre description prouve un lien t(...)
il y a 5 ans
-
Un enfant peut-il avoir le pied main bouche plusieurs fois ?
La réponse de l'expert
Bonjour, Le « syndrome pied main bouche » est une infection habituellement provoquée par une infection à Coxsackie virus. Il y a plusieurs sérotypes, (...)
il y a 3 mois
Vous ne trouvez pas de réponse à votre question ?
Vous pouvez consulter les réponses déjà apportées par nos médecins à ce sujet en tapant votre question ou mots clés dans le moteur de recherche ci-dessous
Toujours pas de réponse ? Posez votre question à l'un de nos experts qui vous répondra rapidement.
Je pose ma questionPlus que 8 questions disponibles aujourd’hui