Mis à jour le 11 juin 2025 6 de nos experts
71% des parents ont trouvé cet article utile.
Une surveillance régulière pour un dépistage précoce
A chaque visite médicale, vous apportez le carnet de santé de votre enfant dans lequel votre pédiatre note le résumé de sa consultation.Il inscrit le poids et la taille de votre enfant, son IMC (indice de masse corporelle) ainsi que son périmètre crânien sur les courbes spécifiques. La surveillance de ces courbes présente un intérêt majeur : celui d’être alerté immédiatement en cas d’anomalie et de pouvoir ainsi agir sans délai.
Écouter l'article
0:00 / 0:00Sommaire de l'article
A courbe harmonieuse… croissance heureuse
Le carnet de santé propose plusieurs sortes de courbes : la courbe de poids du premier mois de votre enfant (p.11), celles de la croissance de son périmètre crânien, de son poids et de sa taille jusqu’à ses trois ans (p.76-77), puis les courbes de taille, de poids et enfin de corpulence, ou courbe de l’IMC (l’indice de masse corporelle), de 1 à 18 ans (p.78 à 81). L’indice de masse corporelle se calcule en divisant le poids (en kg) par la taille en mètres et le résultat est encore divisé par la taille en mètres.
Il y a alors une courbe spécifique pour les filles et pour les garçons, leur rythme de croissance n’étant pas identique.
Les courbes (de taille, de poids, de périmètre crânien et de corpulence) permettent de visualiser en un seul regard si votre enfant a un développement physique normal. Une prise – ou une perte – de poids soudaine apparaît inévitablement sur le dessin de la courbe. Il en va de même si un enfant ne grandit pas assez vite ou au contraire trop rapidement, ou si son périmètre crânien présente une croissance anormalement rapide ou trop lente.
Avoir le souci de remplir les courbes de votre enfant à intervalles régulier est un bon moyen de s’assurer qu’il suit une croissance adaptée. Toute cassure ou accélération de la vitesse de croissance est un signe d’alerte à ne pas négliger.
Les enfants n’ont pas tous le même gabarit à la naissance. Ce qui est intéressant dans les courbes, c’est le fait qu’elles partent du poids et de la taille de naissance de votre enfant. L’important est donc, à partir des premières données que la sage-femme note à la maternité, de vérifier que votre bébé a une croissance régulière et équilibrée.
Lorsque vous emmenez votre enfant chez le pédiatre, il lui suffit d’un simple coup d’œil sur les diverses courbes du carnet de santé pour dépister immédiatement une anomalie.
Votre bébé prend-il assez de poids ?
A la maternité, votre bébé est pesé tous les jours. On vérifie ainsi que sa courbe de poids évolue normalement. De retour à la maison, vous le ferez peser chez votre sage-femme ou dans un centre de Protection maternelle et infantile (PMI) pendant le premier mois. Actuellement une consultation du 15e jour est conseillée et prise en charge chez le pédiatre. Voici pour vous quelques repères utiles à connaître :
Votre bébé perd du poids les premiers jours
La grande majorité des nouveau-nés ont un poids de naissance compris entre 2,5 kg et 4 kg (près de 90%). Les premiers jours qui suivent la naissance, les bébés perdent du poids. Rassurez-vous, il n’y a là rien d’inquiétant. Les enfants naissent avec des œdèmes, c’est donc simplement de l’eau qu’ils perdent.
Cependant, une perte de poids dépassant 8 à 10 % du poids de naissance – un bébé de 3,5kg qui descend par exemple à 3,150kg – attirera la vigilance des équipes soignantes. On peut craindre une infection, une anomalie rénale ou une carence d’apports, en particulier chez les bébés nourris au sein (en savoir plus sur les différentes courbes de poids en fonction du type d’alimentation du bébé). Manquer de lait est en réalité extrêmement rare quand on allaite. Seulement parfois, le bébé n’est pas mis au sein assez souvent ou il est mal positionné et par conséquent, il ne tète pas efficacement. Suivez bien les conseils des pédiatres, des sages-femmes et des puéricultrices et tout rentrera vite dans l’ordre.
Ne vous attachez de toutes façons pas trop à ces pourcentages car chaque situation est unique. Par exemple, un bébé dont la maman a été perfusée pendant l’accouchement sera particulièrement hydraté à la naissance. Il va donc perdre beaucoup d’eau les premiers jours – et par conséquent de poids – sans que son état de santé ne suscite d’inquiétude particulière.
Une pesée par semaine jusqu’à 1 mois
Normalement, à compter du 3e ou du 4e jour, le poids du bébé se stabilise. Vers le 5e ou le 6e jour, il commence à remonter. Pendant le 1er mois, et surtout si votre bébé est allaité, nous vous conseillons de le faire peser régulièrement (une fois par semaine par exemple) au cabinet de votre sage-femme ou dans le centre de Protection maternelle et infantile (PMI) proche de votre domicile. Il vaut mieux s’en remettre aux professionnels que de louer une balance dans une pharmacie : vous risquez de vous retrouver en difficulté devant cette balance, surtout si elle n’est pas électronique. De plus, le matériel n’étant pas toujours très fiable, il est préférable de peser votre bébé sur la même balance pour pouvoir suivre correctement l’évolution de sa prise de poids. Cependant si votre bébé va bien, boit bien, il n’est pas indispensable de faire une pesée par semaine, surtout que depuis 2012, une consultation pédiatrique est recommandée, et remboursée, vers le 15e jour de vie (soit une dizaine de jours après la sortie de maternité). Le médecin pourra répondre à toutes les questions que vous vous posez depuis la sortie de la maternité. D’ailleurs, pensez à noter ces questions au fur et à mesure qu’elles vous viennent à l’esprit pour ne pas en oublier le jour de la visite.
Si à 10 jours de vie, votre bébé n’a pas dépassé son poids de naissance, prenez rendez-vous avec votre pédiatre ou votre généraliste. Il réalisera les examens nécessaires pour vérifier que tout va bien.
La courbe de croissance en taille
Si la courbe staturale marque un fléchissement ou une cassure, ou au contraire une accélération suspecte, le médecin de votre enfant va bien sûr s’y intéresser. Normalement, votre enfant évolue dans son «couloir» de départ (selon les données notées à sa naissance) entre +2 et -2 DS. Le cas le plus courant de retard statural est lié à la constitution de l’enfant, qui souvent a commencé par être un nouveau-né de petit poids (retard de croissance intra-utérin).
Mais une anomalie sur la courbe de croissance peut être liée à un problème, hormonal, une maladie chronique, une malnutrition ou des carences psycho-affectives… ou peut être le symptôme d’une autre affection que le médecin va chercher à identifier.
L’intérêt de la courbe de corpulence pour la prise en charge précoce du surpoids
Suivre les courbes de croissance, de poids, de taille et d’IMC est très important. Elles sont un indicateur précieux, parmi d’autres, de l’état général de votre enfant et permettent de suivre la prise en charge éventuelle de problèmes de croissance staturale ou pondérale.
Le but est bien évidemment un dépistage précoce d’une éventuelle anomalie (prise de poids trop rapide par rapport à la taille) pour permettre sa prise en charge immédiate. Le carnet de santé comprend donc aussi une courbe de corpulence. Un petit écart sur une courbe peut trouver parfois des explications logiques : votre enfant a été malade ou hospitalisé et a perdu un peu de poids, cela arrive. Mais une anomalie est toujours à surveiller. Cette courbe permet de repérer les enfants «à risque» susceptibles de développer une tendance à l’obésité, dès qu’elle s’accélère par rapport à la normale, alors que l’enfant ne paraît pas encore en surpoids. Lorsque le pédiatre s’en rend compte, il peut aider les parents en proposant des moyens de prévention ou des solutions (pousser l’enfant à faire du sport, à limiter son temps devant la télévision ou sa console de jeux, à surveiller son alimentation – ne pas se resservir plusieurs fois d’un plat, ne pas manger entre les repas… et si besoin est, l’orienter vers une diététicienne).
Sur la courbe de corpulence, on distingue 3 périodes. La première année, votre enfant prend rapidement du poids. Cette prise de poids est nettement ralentie lorsqu’il commence à marcher (la courbe de corpulence baisse rapidement) et ce n’est que vers six ans qu’il reprend du poids un peu plus rapidement (la courbe de corpulence remonte progressivement) ; c’est ce qu’on appelle le «rebond d’adiposité». Si la courbe de votre enfant remonte plus tôt, vers trois ou quatre ans (même s’il ne paraît pas spécialement gros), c’est le «rebond d’adiposité précoce», qui peut être le signe de début d’une obésité. L’avantage de la courbe de corpulence est de le repérer tout de suite, avant que cela ne se voie, et de pouvoir intervenir immédiatement en recherchant les causes possibles de ce rebond. Une fois les causes identifiées, il est bien plus facile d’agir dès ce moment-là que plus tard, lorsque le surpoids est installé.
Cette courbe est aussi utile pour dépister d’autres pathologies, marquées cette fois par un changement de couloir, vers le bas, qui signifie un amaigrissement anormal : maladies digestives, autres maladies chroniques, anorexie…
Qu’est-ce que l’IMC ?
L’index de masse corporelle est un « outil » qui permet de positionner la corpulence d’un enfant sur des courbes de référence pour la « normalité » ou les dérives vers le surpoids, ou la maigreur. Ces courbes (dites de corpulence) sont le fruit d’une approche statistique de l’évaluation d’un sur-risque de pathologies pour les sujets se situant en dehors des « limites ». On obtient ainsi des « couloirs », avec des écarts en plus ou en moins à partir d’une moyenne. Au dela de 2 écarts en plus ou en moins, on considère que le sujet est à risque. Les valeurs de l’IMC chez l’adulte définissant la corpulence idéale, le surpoids ou l’obésité, sont des valeurs fixes (statiques), alors que chez l’enfant, en croissance permanente, ces valeurs évoluent sans cesse (dynamiques) : il faut donc établir la courbe de corpulence de l’enfant qui sera comparée aux courbes de références.
L’IMC n’a pas de valeur normative en soi puisque il peut être identique chez deux enfants de même taille, l’un très musclé et « dense », l’autre « bien enveloppé ». C’est son évolution, la dynamique de la courbe, et le contexte qui seront les guides de la conduite à tenir.
La valeur de l’IMC est calculée en divisant le poids (en kg) par la taille (en m) au carré. (On divise le poids par la taille, et le résultat obtenu est encore divisé par la taille)
La courbe de corpulence est plus sensible que la courbe de poids pour dépister précocement une évolution anormale vers le haut (obésité) ou vers le bas (maigreur). Les courbes de corpulence de référence française sont établies en centiles, qui permettent de définir les zones d’insuffisance pondérale (inf. au 3ème percentile), de « normalité » (du 3ème au 97ème percentiles) et de surpoids (sup. au 97ème percentile) depuis la naissance jusqu’à l’âge de 20 ans.
Comme on le voit sur les courbes d’IMC du carnet de santé (qu’il faut utiliser et compléter soi même si le médecin n’y a pas pensé) le tracé n’est pas linéaire . On distingue 3 périodes :
- L’IMC augmente de la naissance jusqu’à 1an, c’est l’âge du bébé joufflu avec des petits plis sur les bras et les jambes,
- L’IMC diminue de 1 an jusqu’à 6 ans, au moment de l’acquisition de la marche et de l’intensification de l’activité physique. Pendant cette période un enfant doit apparaître de plus en plus mince au fil des années.,
- L’IMC remonte de 6 ans à l’âge adulte.
Le point d’inflexion entre la 2e et la 3e période marque ce que l’on appelle le rebond d’adiposité. Normalement, ce point se situe après 6 ans ou même davantage. S’il est précoce (avant 5 ans), l’enfant risque d’être en surpoids plus tard, ce risque étant d’autant plus marqué que ce rebond aura eu lieu plus tôt.
Sont ainsi tracés des couloirs qui ressemblent à une autoroute à 4 voies. L’important étant de rester au maximum dans le couloir qui correspond le mieux à sa nature (plutôt mince ou au contraire « baraqué »), et comme en voiture, de corriger très rapidement les inflexions de trajectoire. En effet, plus on attend pour donner le « petit coup de pouce », plus les mauvaises habitudes vont s’installer et plus il sera difficile de retrouver la normalité.
La présentation de 2 cas cliniques permettra de mieux comprendre à quoi servent ces courbes.
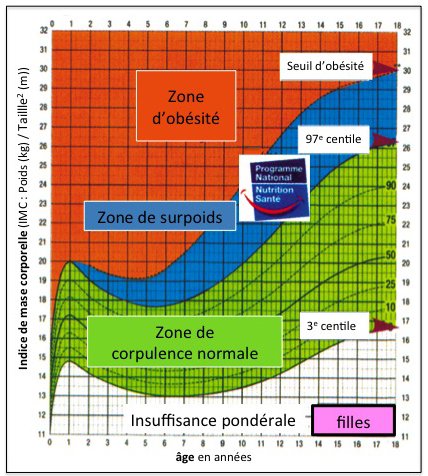
Cas n°1 – Prise en charge efficace mais qui aurait été beaucoup plus simple si l’on avait pris conscience du risque à partir de 3 ans
Sur cette courbe, nous voyons bien que cette petite fille a eu un rebond précoce d’adiposité (à 3 ans au lieu de 5). Sa courbe suivait normalement les indices jusqu’à l’âge de 3 ans, elle est remontée à partir de 3 ans alors que sa courbe aurait dû continuer à baisser.
Elle s’est retrouvée en surpoids à partir de l’âge de 9 ans jusqu’à 12 ans, début de la prise en charge. Si cette fillette avait été pesée et mesurée régulièrement et si les courbes avaient été tracées, le médecin aurait noté une prise de poids excessive au moins 8 ans plus tôt.
La prise en charge a été efficace et les résultats ont été heureusement très positifs, ce qui n’est pas toujours aussi évident. Cette jeune fille et sa famille ont compris le risque d’évolution vers un surpoids plus grave et ont été motivés pour changer leurs habitudes : c’est une enfant qui était très gourmande et qui mangeait souvent entre les repas, elle a pu changer son comportement alimentaire. La prise en charge s’est faite à 2 niveaux: réajustement des erreurs diététiques mais aussi reprise d’une activité physique régulière.
Le suivi est très important dans ces cas là, c’est une petite fille qui était vue tous les 2 mois.
Elle n’a pas de soucis de surpoids aujourd’hui.
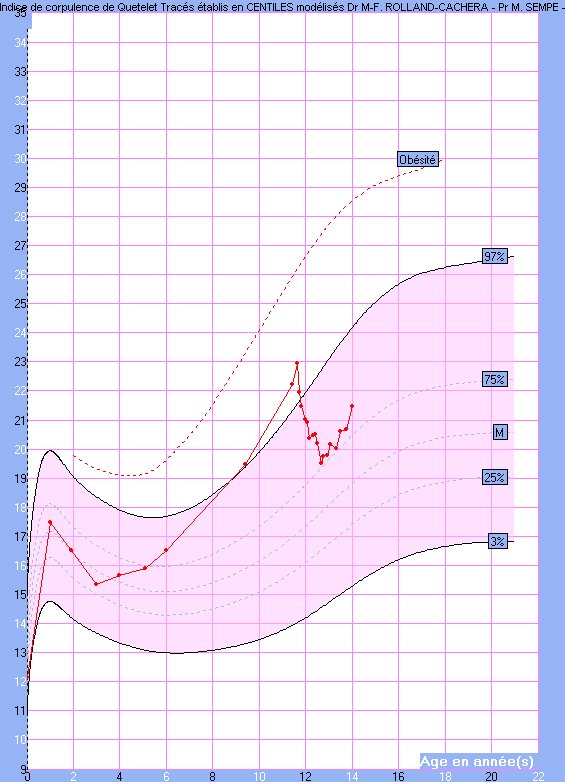
Cas n°2 – Prise en charge difficile et qui aurait certainement été simplifiée par un repérage plus précoce, dès l’acquisition de la marche.
Concernant cette jeune fille, le rebond d’adiposité est arrivé encore plus tôt. A 1an, alors que la courbe d’IMC aurait dû baisser, elle s’est stabilisée et est ensuite très vite montée.
C’est une enfant qui s’est retrouvée en surpoids avant même l’âge de 4 ans.
La prise en charge a été beaucoup plus compliquée dans ce cas là.
L’accompagnement proposé a été gradué : prise en charge médicale par le médecin habituel de l’enfant, aidé au niveau nutritionnel par un diététicien, relais par le réseau RePPOP, séjour en établissement de prise en charge d’enfants en surpoids,….
L’amélioration est moins marquée que dans l’histoire précédente mais l’accompagnement et la mobilisation de l’enfant et de sa famille ont permis d’éviter une aggravation : entre 8 et 14 ans le degré de surpoids est resté stable, à la limite de la zone de l’obésité.
Cette enfant est consciente des efforts à mettre en place en terme de comportement alimentaire, mais d’autres difficultés d’ordre psychologique et affectives freinent cette prise en charge. Un suivi psychologique est enclenché.
En matière de dépistage précoce du surpoids chez l’enfant, l’outil clé est la courbe d’IMC. L’adage « Mieux vaut prévenir que guérir » a ici toute sa place et son application est le gage de bons résultats.
Lorsque le surpoids est installé, un accompagnement personnalisé, multidisciplinaire, par des professionnels formés, permet le plus souvent une amélioration progressive basée sur un changement des habitudes de vie.
Les courbes : un indicateur fiable…
Tous les parents ont parfois des inquiétudes concernant leurs enfants, sur le plan alimentaire notamment. Certains mangent très peu, d’autres semblent dévorer. Inutile pourtant de chercher à comparer les bébés et les enfants entre eux, chacun ayant sa propre courbe, sa propre évolution. Ce n’est pas à ce signe là que l’on peut percevoir s’il est en bonne santé. Les courbes donnent une moyenne. Que votre enfant ne se situe pas tout à fait dans la «norme» – c’est un «petit poids» de naissance par exemple qui picore comme un oiseau – ne doit pas vous inquiéter. Tant que son poids et sa taille progressent régulièrement, que sa courbe suit son cours régulier, tout va bien. Votre enfant suit son propre rythme.
…si elles sont tenues à jour
Mais pour cela, encore faut-il que le médecin de votre enfant le voie suffisamment souvent pour remplir régulièrement les données de poids, de taille et de périmètre crânien sur son carnet de santé.
Par ailleurs, si votre médecin dépiste une anomalie, il tiendra compte des facteurs d’hérédité : dans le cas d’une prise de poids subite, par exemple, il va regarder si ses parents ont une tendance au surpoids ou dans le cas d’une petite taille, s’ils sont grands ou pas (calcul d’une taille «cible» en fonction du sexe de votre enfant et de la taille de chacun des deux parents). Il vérifiera par un examen clinique l’état général de votre enfant avant de pratiquer un examen clinique complet et de demander, selon les cas, des examens ou des analyses supplémentaires : vérification de l’âge osseux, caryotype, étude de l’environnement psycho affectif… pour rechercher toutes les causes possibles.
Nombreuses sont les autres pathologies que les courbes permettent de dépister : des problèmes digestifs aux troubles ORL en passant par les intolérances alimentaires… autant d’affections qui peuvent se traduire par un changement soudain ou progressif dans la courbe de taille, de poids, ou de corpulence. Elles méritent donc bien qu’on prenne le temps de les compléter régulièrement sur le carnet de santé.
Tout ce qu’il faut savoir sur la croissance et l’évolution du poids de votre enfant
À l’issue de l’enquête menée par mpedia en avril 2018 dans le cadre de la journée européenne de l’obésité concernant le suivi et l’alimentation de leur(s) enfant(s), voici un résumé de ce qu’il faut savoir sur la croissance et le suivi de l’évolution du poids de votre enfant.
Importance de l’Indice de Masse Corporelle (IMC), activités physiques, besoins nutritionnels… Focus sur ce que savent les parents français et sur ce qu’il faudrait leur dire !
Surveillez le poids de votre enfant avec l’IMC
L’IMC* constitue le meilleur critère diagnostique et pronostique du surpoids. D’ailleurs, selon le Docteur Alain Bocquet « toute la surveillance de la croissance pondérale est basée sur l’IMC qui est un excellent indicateur d’une évolution normale ou anormale du poids de l’enfant ».
Il est en effet important de prendre cet indicateur comme référence car « on ne peut mesurer l’éventuel surpoids d’un enfant juste en le regardant. », comme le rappelle le docteur Véronique Negre, et parce que « le surpoids chez l’enfant peut être tout à fait présent, et même bien installé, sans que cela soit évident lorsqu’on le regarde », comme nous le dit le docteur Bocquet.
Favorisez certains produits et évitez-en d’autres
- Évitez les produits sucrés
Les effets néfastes du sucre et des produits sucrés dans l’alimentation sont bien connus des parents, qui font bien le lien entre ces derniers et le surpoids.
- Ne diabolisez pas les matières grasses
Nous avons tendance à nous méfier des matières grasses. En réalité, elles ne sont pas à diaboliser car, d’une part, elles ne sont pas liées à l’obésité chez le jeune enfant, mais en plus leur apport « est nécessaire à une croissance harmonieuse et à la construction du système nerveux central de l’enfant et il ne faut surtout pas l’en priver […] », comme nous le rappelle le docteur Bocquet. Rappelons tout de même que celles-ci doivent être de qualité (huile d’olive, de colza, beurre frais…) et à consommer avec modération pour une alimentation équilibrée.
- Limitez les protéines
En revanche, il est bon de savoir que les protéines sont à limiter dans l’alimentation des plus petits. Selon le docteur Bocquet, « les enfants consomment beaucoup trop de protéines[1] et elles doivent vraiment être limitées dans leur alimentation car elles augmentent le risque d’excès de poids ultérieur […] ».
- Privilégiez les laits de croissance
En ce qui concerne les produits laitiers, outre le lait maternel, il est bon de privilégier le lait de croissance jusqu’à 3 ans (voire plus). Et si vous donnez du lait de vache, privilégiez le lait entier au lait-demi écrémé qui, non seulement contient trop de protéines, mais est en plus trop allégé en matières grasses.
- Respectez les portions quotidiennes à donner à votre enfant
Enfin, rappelons que les quantités de fruits et légumes varient en fonction de l’âge et sont à connaître pour une alimentation saine et équilibrée.
Par exemple, entre 1 et 3 ans, 5 portions par jour de fruits et légumes devront être données à votre petit (une portion étant égale à environ 80 g, ainsi la ration de légumes de midi correspondant à 2 portions).
- N’oubliez pas les féculents !
Il faut, bien sûr, veiller à ne pas négliger les féculents qui constituent un apport en sucres complexes et permettent « de maintenir une satiété stable dans le temps et d’éviter le grignotage ». Ces derniers devront être proposés à chaque repas.

Privilégiez les activités physiques quotidiennes
Le docteur Véronique Negre nous rappelle que l’un des facteurs de l’obésité est la sédentarité et non l’absence d’activités sportives. Ainsi, « la pratique d’une activité en club, une à deux fois par semaine, est-elle moins favorable au maintien d’un poids normal et au bon développement de l’enfant que le fait de le faire bouger régulièrement, lors d’activités motrices simples mais quotidiennes ». Notez d’ailleurs qu’actuellement il est recommandé de faire bouger l’enfant au moins trois heures par jour, « avec toujours au moins une heure de jeu énergique à partir de 3 ans ».
Profitez notamment des week-ends pour organiser des sorties et activités en plein air pour le plus grand bien de votre petit.

Le conseil du pédiatre
« Une alimentation précoce – dans les 2 heures qui suivent l’accouchement – puis administrée à la demande sans limiter ni la durée ni le nombre de tétées par 24 heures est essentielle pour s’assurer une courbe de poids correcte dans la première semaine de vie. »
Et en pratique ?
La courbe de poids du carnet de santé
Vous trouverez sur la page 11 du carnet de santé de votre bébé un graphique pour dessiner vous-même la courbe de poids de votre enfant. A cette même page, il vous est conseillé de faire examiner votre bébé dans les 15 premiers jours de vie pour vérifier, notamment, que sa croissance se déroule bien.

Zoom sur
Le calcul de l’IMC
L’IMC prend en compte la taille et le poids de l’enfant et se définit par le rapport du poids (en kg) sur la taille au carré (en m), soit P/T2
La courbe du périmètre crânien
Elle permet de surveiller la croissance du cerveau, principalement au cours de la première année. En effet, dans la taille du périmètre crânien, ce n’est pas la mesure en soi qui est importante mais la régularité de la croissance. Si votre bébé a « la grosse tête » ne vous en faites pas ! Gros ou pas, l’important est que le crâne de votre enfant grossisse selon une courbe régulière. Les anomalies possibles sont une croissance trop rapide du périmètre crânien ou au contraire, une croissance trop lente.
En cas d’anomalie, votre médecin pourra prescrire une échographie ou un scanner cérébral. Les principales affections possibles, qui restent cependant rares (craniosténose, hydrocéphalie, certaines maladies génétiques rares…) suspectées par un ralentissement ou une accélération de la courbe pourront être immédiatement soignées, limitant ainsi le risque de séquelle.
Pour aller plus loin
WEB DOC
Un documentaire vidéo destiné aux parents qui se questionnent sur le surpoids d’enfant : Surpoids de l’enfant, comment (re)trouver l’équilibre ?
Cet article vous a-t-il été utile ?
mpedia vous a aidé, aidez mpedia en faisant un don
Dernier don de Jérémy : 50 €
Comme Jérémy, soutenez une expertise indépendante et reconnue pour continuer à être un parent bien informé.
Site sur les courbes de croissance
“La santé périnatale en 2004-2005, évaluation des pratiques médicales”, rapport Audipog, Association des utilisateurs de dossiers informatisés en pédiatrie, obstétrique et gynécologie.
HAS-Recommandation de bonne pratique-Surpoids et obésité de l’enfant et de l’adolescent (actualisation des recommandations 2003), Septembre 2011.
Site du réseau RePPOP – FC (Réseau de Prévention et Prise en charge de l’Obésité Pédiatrique de Franche – Comté)
[1] : Bocquet A, Vidailhet M. Nutri-Bébé 2013 study Part 2. How do French mothers feed their young children ? Arch Pediatr. 2015 oct. 22 (10 Suppl 1): 10S7 – 1-S19
Note :
Les liens hypertextes menant vers d’autres sites ne sont pas mis à jour de façon continue. Il est donc possible qu’un lien devienne introuvable. Dans un tel cas, utilisez les outils de recherche pour retrouver l’information désirée.
Vous pouvez aussi être intéressé.e par :
Des conseils adaptés à l’âge de votre enfant !
Je m'abonne à la newsletter-
Mon enfant de 3 ans et demi se plaint d’avoir mal aux jambes, est-ce normal ?
La réponse de l'expert
Bonjour, Si … ces douleurs restent isolées, pas toujours sur la même articulation / même coté arrivent par périodes de courte durée, vous ne constate(...)
1 question de parents - la dernière il y a 2 semaines
-
Le périmètre crânien de mon bébé de 3 mois est-il trop petit ?
La réponse de l'expert
Bonjour, Votre bébé a effectivement une petite tête. Vous ne parlez pas du tout de votre grossesse, de votre accouchement et du développement de votre(...)
il y a 5 ans
-
Le périmètre crânien de ma fille grandit-il trop vite ?
La réponse de l'expert
Bonjour, La croissance du périmètre crânien de votre bébé est effectivement rapide, sans sortir de la norme. Dans ce contexte de prématurité on craint(...)
il y a 5 ans
-
Mon bébé de 5 mois et demi a-t-il une brachycéphalie ?
La réponse de l'expert
Bonjour, Un indice céphalique entre 78 et 84% considéré comme normal. Il ne s’agit donc chez votre bébé à priori pas d’une brachycéphale. Si vous avez(...)
il y a 5 ans
-
Ma fille de 5 mois est extrêmement grande, dois je m’inquiéter ?
La réponse de l'expert
Bonjour, Si cette grande taille est plutôt familiale, il faut surtout pas s’inquiéter. Je vous recommande de bien surveiller cette évolution staturale(...)
il y a 4 ans
-
Mon bébé de 3 mois a une fontanelle antérieure très large
La réponse de l'expert
Bonjour, La taille de la fontanelle est très variable d’un enfant à un autre. Si le développement neuromoteur de votre bébé est normal, ne vous soucie(...)
il y a 3 ans
-
Quelle taille périmètre crânien bébé de 7 mois ?
La réponse de l'expert
Bonjour, Le développement statu-pondéral de votre demoiselle ainsi que son périmètre crânien ne sont effectivement pas très inquiétant, surtout en ten(...)
il y a 3 ans
-
Evolution périmètre crânien 1er et 2ème mois
La réponse de l'expert
Bonjour, Surtout ne vous faites pas de soucis à cause d’une mesure, compte-tenu de la précision de celles-ci. L’augmentation du PC dès le premier mois(...)
il y a 3 ans
-
Baisse de sa courbe de poids à 11 mois, que faire ?
La réponse de l'expert
Bonjour, Il ne faut pas être alarmiste et rester conscient que la croissance d’un bébé n’est pas linéaire. Il y a même des périodes dans la vie, par e(...)
il y a 3 ans
-
Le périmètre crânien de ma fille est-il suffisant ?
La réponse de l'expert
Bonjour, Les mesures de la taille et du PC ne sont pas très précis dans cette tranche d’âge. Directement postnatal il y a souvent un peu d’oedème, un (...)
il y a 3 ans
-
L’échographie transfrontanellaire montre-t-elle si bébé a une craniosténose ?
La réponse de l'expert
Bonjour, Une craniosténose est une pathologie osseuse et le diagnostic n’est pas du tout échographique. Votre question est plus que justifiée. Même un(...)
il y a 2 ans
-
Courbes du carnet de santé : que signifient-elles ?
La réponse de l'expert
Bonjour, Les courbes de croissance du carnet de santé (courbes AFPA-INSERM-CGM) reflètent la croissance de la population infantile des 20 dernières an(...)
il y a 2 ans
-
Interrogation, mon bébé a des gestes inquiétants et plagiocéphalie
La réponse de l'expert
Bonsoir, Il est difficile de vous conseiller sans observer votre bébé. Je vous recommande de faire une vidéo avec votre mobile des gestes dont vous pa(...)
il y a 10 mois
-
Quelle piste pour une courbe IMC irrégulière ?
La réponse de l'expert
Bonsoir, L’idéal serait de contacter un pédiatre pour faire le point. Ça sera difficile par mail. Au moins avec le grand, il faudrait revoir les bilan(...)
il y a 9 mois
-
Le périmètre crânien de mon bébé de 5 mois est-il dans la moyenne ?
La réponse de l'expert
Le périmètre crânien, comme courbe et taille d’ailleurs, dépend essentiellement d’une disposition génétique. Votre fille est plutôt grande et bien por(...)
1 question de parents - la dernière il y a 10 ans
-
Son périmètre crânien doit-il nous inquiéter ?
La réponse de l'expert
Bonjour, Votre description clinique de votre bébé n’est effectivement pas très inquiétante. Le périmètre crânien de votre enfant dépend essentiellemen(...)
1 question de parents - la dernière il y a 4 ans
-
Pourquoi ma fille de 12 mois a stoppé sa croissance ?
La réponse de l'expert
Bonjour, Premièrement, la croissance n’est pas linéaire. Il y a des périodes où on grandit plus, et à d’autres moments, la croissance stagne. Il faudr(...)
2 question de parents - la dernière il y a 4 mois
-
Sa fontanelle est-elle trop petite à 8 mois et demi ?
La réponse de l'expert
Bonjour, La taille de la fontanelle antérieure est très variable à l’âge de votre bébé. Il n’y a pas vraiment des normes pour la taille et il n’y a pa(...)
1 question de parents - la dernière il y a 5 mois
Vous ne trouvez pas de réponse à votre question ?
Vous pouvez consulter les réponses déjà apportées par nos médecins à ce sujet en tapant votre question ou mots clés dans le moteur de recherche ci-dessous
Toujours pas de réponse ? Posez votre question à l'un de nos experts qui vous répondra rapidement.
Je pose ma questionPlus que 9 questions disponibles aujourd’hui













